Відділення ендоскопії
H. pylori передається під час контактів із зараженою людиною. Використання одного посуду і предметів гігієни часто призводять до того, що всі члени сім’ї стають інфікованими одним штамом цієї бактерії. Забруднені руки, слина, мокротиння, що виділяється при кашлі, – все це теж служить шляхами передачі H. pylori. Лікарі стверджують, що притулком для цієї живучої зарази служить шлунково-кишковий тракт не менше 70% людей, що живуть на нашій планеті.
Сьогодні існує декілька високоспецифічних та високочутливих методів визначення H. pylori, реалізованих у різноманітних тест-системах. В медичному центрі «Одвісмед» Ви можете зробити експрес-тест на присутність бактерій Хелікобактер пілорі.
Переваги тесту:
- Тестування без залучення лабораторії;
- Високобезпечна методика;
- Дозволяє отримати результат відразу по закінченні обстеження;
- Точно (специфічність 92-94%, чутливість 93-95%);
- Результати не залежать від віку та фізичної активності пацієнта;
- Висока точність визначення інфекції H. pylori;
- Використовується як для первинного виявлення інфекції H. pylori, так і для контролю ефективності проведеного лікування;
- Однаковий час очікування позитивного і негативного результату: всього 3 хвилини!;
- Тест-система повністю готова до застосування, не вимагає приготування або інкубування.
Виразка – це не просто дефект, що утворився в стінці шлунку або дванадцятипалої кишки, а прояв хронічного захворювання — виразкової хвороби. Раніше цей діагноз звучав як вирок – одного разу захворівши, людина мучилася від виразки роками. Періодичні біль «під ложечкою», які зменшувалися після прийому їжі або соди, печія (печіння за грудиною), кисла відрижка, нудота і блювота – типові симптоми, добре знайомі всім хворим на виразку шлунку. Ну і звичайно – обов’язковий ознака – власне виразка, виявлена при проведенні гастроскопії (езофагогастродуоденоскопія).
Не так давно, в 1983 році, австралійські вчені Баррі Маршалл і Робін Уоррен довели, що справжньою причиною виразкової хвороби, а в багатьох випадках – і хронічного гастриту, є бактерія Helicobacter pylori. Якщо знищити цю бактерію з допомогою антибіотиків, то хворобу можна перемогти, назавжди позбувшись від неприємних симптомів.
Діагностикою та лікуванням виразкової хвороби займається лікар-гастроентеролог. Якщо при обстеженні у вас була виявлена виразка дванадцятипалої кишки або шлунку — не лякайтеся. В даний час застосовуються високоефективні комплексні лікувальні схеми, які дозволяють не тільки домогтися швидкого загоєння виразки і уникнути можливих ускладнень, але і попередити розвиток загострень у майбутньому.
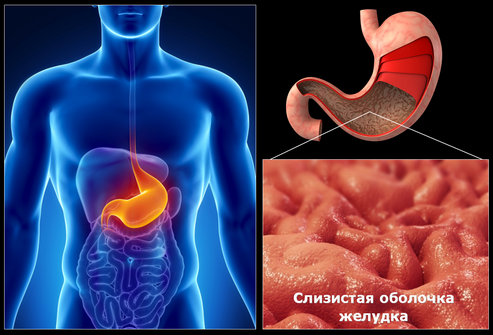
ЩО ТАКЕ ГАСТРИТ: ЗАГАЛЬНІ ВІДОМОСТІ ПРО ХВОРОБИ
Гастрит являє собою запалення слизової оболонки шлунку. Це одне з найбільш поширених захворювань шлунково-кишкового тракту. Згідно з деякими даними, більше 80% всіх людей страждає гастритом, а серед літніх людей хронічний гастрит зустрічається майже в 90% випадків.
При гастриті їжа погано перетравлюється, що в цілому призводить до занепаду сил. Як і більшість хвороб, гастрит буває гострим і хронічним. Крім того, ця хвороба може протікати на тлі підвищеної або зниженої кислотності. Для кожного з цих різновидів гастриту характерна своя симптоматика.
ГАСТРИТ: ПРИЧИНИ ТА ФАКТОРИ РОЗВИТКУ
Серед безпосередніх причин і чинників розвитку гастриту виділяють наступні:
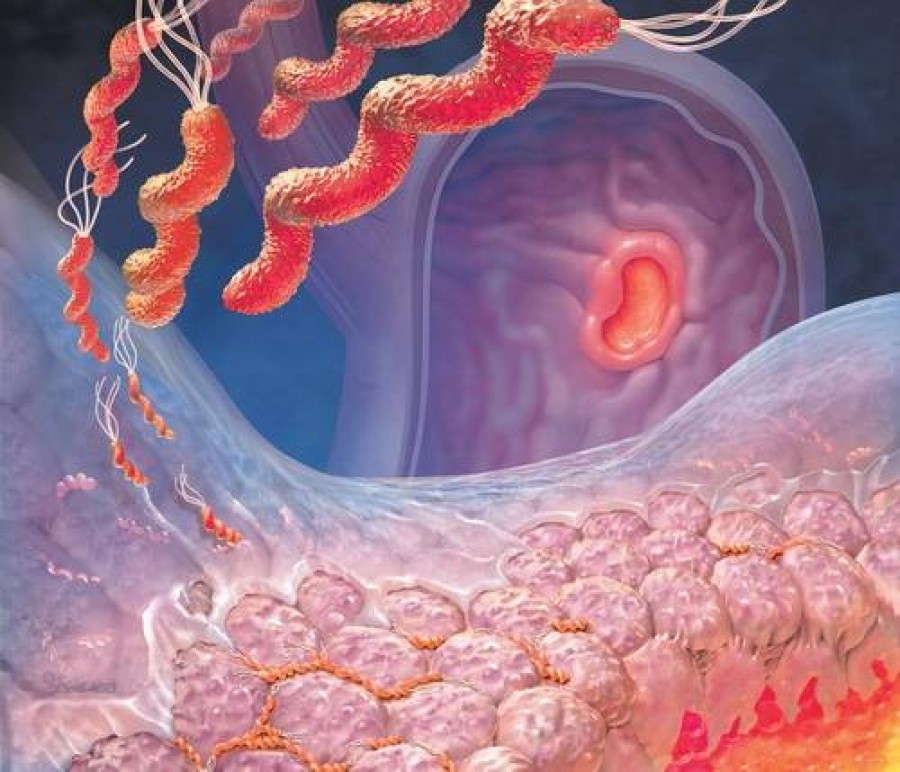
- Бактерія Helicobacter pylori. Примітно, що довгий час про цю бактерії вчені не знали. Лише в 2005 році за відкриття цього інфекційного агента вченим присудили Нобелівську премію. До цього причинами гастриту вважали підвищену кислотність і нервові стреси. В даний час відомо, що основна причина гастриту і виразкової хвороби шлунку і дванадцятипалої кишки (понад 85% випадків) – це інфікування шлунку бактерією Helicobacter pylori. Цей мікроб виживає в агресивному кислотному середовищі шлунку, там, де інші бактерії не виживають. Правда, в даний час вчені стурбовані іншим питанням – чому одним людям Helicobacter pylori завдає істотної шкоди, а іншим ні?
- Порушення харчування. Відомо, що незбалансоване харчування може стати причиною запалення слизової оболонки шлунку. Зокрема, недоїдання і переїдання є серйозним чинником у розвитку запальних захворювань у шлунку. Щоб уникнути цих явищ слід урізноманітнити рослинною їжею, багатою вітамінами і клітковиною. Слід звести до мінімуму прийом жирної, гострої і маринованої їжі.
- Зловживання алкоголем. Зазначимо, що етиловий спирт у невеликих кількостях є важливим учасником біохімічних процесів в організмі. Однак при попаданні великих порцій алкоголю в організм порушується кислотно-лужний баланс. Більше того, зловживання алкогольними напоями шкодить і іншим органам системи травлення, зокрема, на печінку і підшлункову залозу.
- Деякі лікарські препарати. Частий прийом деяких ліків, що запобігають згортанню крові, і протизапальних засобів може призвести до ураження слизової оболонки шлунково-кишкового тракту. Часто гастрит розвивається на тлі тривалого прийому нестероїдних протизапальних засобів і глюкокортикоїдів.
- Глисти. Деякі дослідники відзначають зв’язок гастриту з деякими глистовими інвазіями.
До основних внутрішніх причин, що призводить до запальних захворювань шлунково-кишкового тракту (у тому числі і гастриту) відносяться:
- Вроджена схильність до захворювань шлунково-кишкового тракту;
- Дуоденальний рефлюкс – викидання жовчі з дванадцятипалої кишки в шлунок;
- Аутоімунні процеси – коли клітини імунної системи починають атакувати власні клітини організму;
- Порушення гормонального фону.
ВИДИ ЗАХВОРЮВАННЯ: КЛАСИФІКАЦІЯ ГАСТРИТУ
Залежно від причини хронічний гастрит поділяють на форми:
- Аутоімунний (тип A) — фундальний гастрит; запалення викликано антитілами до парієнтальних клітин шлунка. Як правило, супроводжується розвитком перніциозної анемії;
- Бактеріальний (тип B) — антральний гастрит, пов’язаний з обсіменіння слизової оболонки шлунка бактеріями Helicobacter pylori;
- Хімічний (тип С) — розвивається внаслідок закидання жовчі і лізолецитину в шлунок при дуоденогастральному рефлюксі або внаслідок прийому деяких класів ліків.
Існують також змішані форми — AB, AC і додаткові типи хронічного гастриту (алкогольний гастрит, лікарський гастрит та ін).
В залежності від локалізації патологічного процесу розрізняють:
- гастрит антрального відділу шлунку;
- гастрит тіла шлунку;
- гастрит фундального відділу шлунку;
- пангастрит.
СИМПТОМИ ГАСТРИТУ: ЯК ПРОЯВЛЯЄТЬСЯ ЗАХВОРЮВАННЯ
Гострий гастрит супроводжується загальною слабкістю, нудотою, багаторазовою блювотою. Характерні спастичні болі, дискомфорт у верхніх відділах живота. У випадках інфекційного гастриту можлива поява лихоманки. Загальний стан погіршується, виникає загальна слабкість, запаморочення. Язик обкладений брудно-жовтим або сірувато-білим нальотом. Важливим симптомом гастриту є печія, іноді нудота і блювота.
Що стосується хронічного гастриту, то визначити його по симптоматиці досить складно. Тривалий час хронічний гастрит проявляється незначними порушеннями стільця, стомлюваністю, метеоризмом і іншими порушеннями, яких часто списують на погане харчування або перевтому. Різні симптоми відрізняються при гастриті з підвищеною і зниженою кислотністю.
Симптоми гастриту з підвищеною кислотністю:
- Тривалі больові відчуття в області сонячного сплетіння. Як правило, такі болі зникають після прийому їжі;
- Часта діарея (пронос);
- Печія, яка виникає після вживання кислої їжі;
- Часта відрижка.
Симптоми гастриту із зниженою кислотністю:
- Неприємне відчуття в ротовій порожнині;
- Після прийому їжі відчувається почуття тяжкості;
- Відрижка із запахом тухлого яйця;
- Порушення стільця (нерегулярна дефекація);
- Нудота в ранковий час;
- Бурчання в животі;
- Поганий запах з рота.
ДІЇ ПАЦІЄНТА ПРИ ГАСТРИТІ
У разі появи симптомів гастриту необхідно звернутися до гастроентеролога. При загостренні гастриту слід дотримуватися щадної дієти. Протипоказані кава, шоколад, газовані напої, консерви, алкоголь, концентрати або сурогати будь-яких продуктів, спеції, прянощі, фастфуд, страви, що провокують бродіння (сметана, молоко, виноград, чорний хліб), копчена, жирна, смажена їжа, вироби із здобного тіста. При цьому харчування має бути різноманітним, багатим білками і вітамінами. Рекомендується дробовий прийом їжі, по 5-6 разів у добу.
ДІАГНОСТИКА ГАСТРИТУ
Проводять фіброгастродуоденоскопію з біопсією слизової оболонки, уреазний дихальний тест, визначають антитіла до збудника в крові, антиген бактерії в калі, проводять внутрішньошлункову рН-метрію.
ЛІКУВАННЯ ГАСТРИТУ
При гострих гастритах в результаті отруєння показано промивання шлунку. Після цього рекомендується часте пиття сольових розчинів або негазованої мінеральної води для заповнення втрати електролітів і рідини. Необхідно дотримуватися дієти (рідкі супи, сухарі, протерті каші, кисіль). З медикаментів при гострому гастриті призначають ентеросорбенти, спазмолітики (дротаверін та ін). При вираженій блювоті допускається застосування протиблювотних засобів.
Лікування хронічного гастриту передбачає дотримання щадної дієти. У разі підвищеної секреції призначають антисекреторні препарати (інгібітори протонної помпи, блокатори H2-рецепторів), антациди, прокінетики. При зниженій секреції призначають ферментні препарати (мезим), спазмолітики. Якщо у хворого виявлено Helicobacter pylori, необхідно провести її ерадикацію (знищення). З цією метою призначають терапію з двох антибіотиків та інгібітора протонної помпи.
УСКЛАДНЕННЯ ГАСТРИТУ
При гастриті можливий розвиток таких ускладнень:
- Внутрішнє кровотеча: характерно більше для ерозивного гастриту;
- Перитоніт, сепсис: характерно для гнійного флегмозного гастриту;
- Рак шлунку: гастрит є фактором ризику для виникнення онкологічної патології шлунка;
- Анемія (недокрів’я), дефіцит вітаміну B12: розвивається через неповноцінне всмоктування вітаміну B12 в шлунку. З тієї ж причини може розвиватися залізодефіцитна анемія;
- Панкреатит: гастрит може стати поштовхом для розвитку запалення підшлункової залози, особливо при наявності додаткових факторів ризику – вживання спиртного, прийом лікарських препаратів, куріння;
- Гіповітаміноз;
- Зневоднення: при тривалій блювоті;
- Анорексія: втрата апетиту і порушення обміну речовин можуть призвести до значного виснаження організму;
- Виразкова хвороба шлунка: при відсутності або неадекватному лікуванні можливе прогресування ураження стінок шлунка.
ПРОФІЛАКТИКА ГАСТРИТУ
Слід дотримуватися режиму харчування, відмовитися від куріння і алкоголю, уникати стресу, тривалого застосування гастротоксических препаратів.
ДИСБАКТЕРІОЗ (ДИСБІОЗ КИШКІВНИКА)
Дисбактеріоз, згідно рекомендаціям ВООЗ (Всесвітньої організації охорони здоров’я), не є самостійним захворюванням. Це синдром, який характеризується порушенням співвідношення різних видів мікроорганізмів, що знаходяться в кишечнику. Дисбактеріоз виникає внаслідок інших захворювань.
ПРИЧИНИ ВИНИКНЕННЯ
Найбільш частою причиною виникнення дисбактеріозу є застосування антибактеріальних препаратів. Причиною розвитку дисбіозу кишківника також можуть бути тривала гормональна терапія, кишкові інфекції, захворювання травного тракту (панкреатит, гастрит, гастроентерит, коліт, холецистит), шкідливі звички (куріння, зловживання алкоголем), неправильне харчування (недостатня кількість рослинної клітковини), сильні стреси, хірургічні втручання, паразитарні захворювання кишечника, старечий вік, недоношеність дітей. Дисбактеріоз часто супроводжується станом імунодефіциту, які виникають при хіміотерапії, ВІЛ-інфекції, деяких видах раку.
СИМПТОМИ
Найбільш характерні симптоми дисбактеріозу: розлади стільця (запор, послаблення стулу, діарея), метеоризм (підвищене газоутворення), біль у животі (частіше тягне, розпирає, монотонний, іноді – колікоподібний, сильний), відчуття переповнення в шлунку, нудота, відрижка, порушення апетиту. При дисбактеріозі часто розвивається дефіцит вітамінів та інших біологічно активних речовин. При дефіциті вітамінів виникають дратівливість, стомлюваність, заїди в куточках рота, сухість шкіри і слизових оболонок, запальні процеси в порожнині рота і на язику. На шкірі можуть розвиватися запальні процеси, псується зовнішній вигляд волосся і нігтів. Нерідко дисбактеріоз супроводжується алергічними реакціями (хронічна харчова кропив’янка).
ДІАГНОСТИКА
- бактеріологічний аналіз (дослідження фекальної мікрофлори);
- біохімічний експрес-метод визначення активності ферментів надосадовій фракції фекалій;
- іонна хроматографія;
- високовольтний електрофорез на папері з метою виявлення β-аспартиллизина, β-аспартилглицина, β-аланіну, 5-аминовалериановой і γ-аміномасляної кислоти та ін;
- газорідинна хроматографія;
- дослідження мікрофлори в біоптаті тонкої кишки, взятому в ході ендоскопічного дослідження.
Лабораторна діагностика зазвичай базується на мікробіологічному аналізі калу. Мікробіологічними критеріями дисбактеріозу служать зниження біфідолактобактерій, поява штамів зі зміненими властивостями, підвищення кількості коків, виявлення умовно-патогенних грамнегативних паличок, а також грибів, клостридій.
ВИДИ ЗАХВОРЮВАННЯ
- компенсований дисбактеріоз кишківника;
- субкомпенсований дисбактеріоз кишківника;
- декомпенсований дисбактеріоз кишківника.
ДІЇ ПАЦІЄНТА
У раціон харчування необхідно включати продукти, інгредієнти яких засвоюються нормальною мікрофлорою, а також допомагають її відновленню. До них відносять, насамперед, кисломолочні продукти (кисле молоко, кефір, сир, йогурт). Дієта повинна бути збалансованою за білково-енергетичним складом, слід обов’язково включати харчові волокна.
Виключають вживання алкоголю, копченої, гострої і жирної їжі, продуктів, що підсилюють бродильні процеси в кишечнику: домашні соління, солодощі, квашену капусту.
ЛІКУВАННЯ ДИСБАКТЕРІОЗУ
В першу чергу необхідно усунути причини дисбактеріозу (лікування основного захворювання, нормалізація дієти, відмова від шкідливих звичок тощо).
Лікування проводиться препаратами, які містять ті бактерії, яких не вистачає (лактобактерії, біфідобактерії), як наприклад, біфідумбактерин та ін. Призначають пребіотики – препарати, що сприяють росту і розмноженню мікроорганізмів, що входять до складу нормальної флори кишечника (лактулоза).
Одночасно використовуються замісні препарати – ферменти хімічних реакцій травлення, які в нормі ферментуються мікрофлорою, а також препарати, що пригнічують розвиток конкурентів корисної мікрофлори.
Антибактеріальні препарати застосовуються при важкому ступені дисбактеріозу кишківника для знищення патогенної флори (доксициклін, цефуроксим, цефтріаксон, метронідазол).
Протигрибкові препарати (леворин) використовують у випадках, коли в калі виявляють дріжджоподібні гриби типу Кандида.
Додатково для усунення симптомів диспепсії застосовують шлункові та кишкові травні ферменти, сорбенти (біле вугілля, активоване вугілля).
При необхідності призначають вітамінно-мінеральні комплекси.
УСКЛАДНЕННЯ ДИСБАКТЕРІОЗУ
- Хронічний ентероколіт (хронічне запалення тонкого і товстого кишківника, яке розвивається в результаті тривалого впливу патогенної флори кишківника);
- Дефіцит вітамінів і/або мікроелементів в організмі;
- Сепсис (розвивається при потраплянні патогенної флори з кишківника в кров);
- Перитоніт (розвивається внаслідок агресивної дії патогенної мікрофлори на стінки кишківника з руйнуванням усіх його верств і вихід кишкового вмісту в черевну порожнину);
- Зниження імунного захисту та приєднання інших захворювань;
- Запалення органів травлення (гастродуоденіт, панкреатит) у результаті розповсюдження патогенних мікроорганізмів;
- Зниження ваги в результаті порушеного травлення.
ПРОФІЛАКТИКА
Правильне застосування антибіотиків відіграє найбільш важливу роль у профілактиці дисбактеріозу. Антибіотики приймають суворо за показаннями, відповідно до результатів бактеріологічного дослідження та антибіотикограми. У випадку, коли необхідна тривала антибіотикотерапія, паралельно застосовують пребіотики, періодично контролюють стан кишкової флори.
Для запобігання дисбактеріозу рекомендовано збалансоване харчування, раціональний режим праці і відпочинку, своєчасне лікування захворювань шлунково-кишкового тракту, відмова від шкідливих звичок.
Рак шлунку та товстої кишки не виникає раптово, а розвивається протягом певного, часто довгого, часу на тлі передракових змін слизової оболонки (поліпи шлунку, атрофія, метаплазія та дисплазія), які виникають супроводжуючи хронічні захворювання ШКТ: ГЕРХ, стравохід Барретта, хронічний атрофічний гастрит, пов’язаний з інфекцією Хелікобактер пілорі (Helicobacter pilory), поліпи товстої кишки та ін. Підступність раку шлунку та товстої кишки в тому, що їх основний симптом – відсутність будь-яких симптомів на ранніх стадіях хвороби. Єдиним способом попередити прогресування передракових змін до самого раку – є систематичне проведення сучасної діагностичної гастроскопії або колоноскопії, що дає можливість виявити відповідні хронічні захворювання, на тлі яких розвиваються так звані передракові зміни у слизовій оболонці шлунку та кишківника (в тому числі ранній рак шлунку та ранній рак товстої кишки), тобто на стадії, коли ще можливе ефективне лікування і повне одужання.
В медичному центрі «Одвісмед» особлива увага під час клінічної та ендоскопічної діагностики приділяється виявленню саме хронічних захворювань та передракових станів слизової оболонки (атрофії, метаплазії та дисплазії різного ступеню) та раннього раку, що, в більшості випадків, дозволяє виконати ендоскопічне видалення новоутворень без проведення відкритої операції під час проведення ендоскопічного дослідження (ендоскопічні оперативні втручання: ендоскопічна резекція слизової оболонки – EMR та ендоскопічна диссекція в підслизовому шарі – ESD).
Як відбувається діагностика?
Діагностику хронічних гастроентерологічних захворювань та передракових станів шлунку та товстої кишки виконує команда лікарів-гастроентерологів, лікарів-ендоскопістів (виконують комплексну гастро- та колоноскопію з біопсією) та лікарів морфологів (проводять гістологічне дослідження біоптатів), за потреби із залученням лікарів-рентгенологів (проводять КТ чи МРТ дослідження) для вивчення поширеності патологічного процесу за межами шлунку чи товстої кишки. Основна задача, яку наші спеціалісти ставлять перед собою – виявлення передракових захворювань і станів у пацієнта та їх своєчасне лікування ще до розвитку інвазивного раку.
Діагностична комплексна гастроскопія та колоноскопія в нашому центрі проводяться за допомогою сучасної відео ендоскопічної системи OLYMPUS останнього з високою роздільною здатністю, що дозволяє збільшувати зображення досліджуваної зони в 100 разів, і включає в себе:
- вузькоспектральне освітлення слизової оболонки білим світлом (NBI – хромоскопія);
- застосування декількох барвників для ретельнішого виявлення щонайменших патологічних змін слизової оболонки (хромоскопія), які не можна дослідити при звичайному освітленні;
Колоноскопія. Звичайний режим освітлення
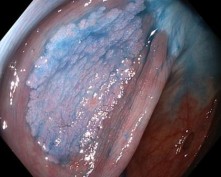
Хромоскопія (підфарбовування оцтовою кислотою та індігокарміном)
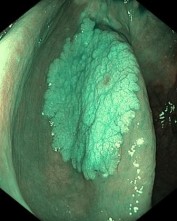
Вузькоспектральне дослідження (NBI-хромоскопія)
- точне (в зоні патологічних змін) множинне взяття зразків тканин для гістологічного дослідження (прецизійна політопна біопсія).
Ендоскопічне дослідження без дотримання вищеперерахованих обов’язкових процедур є малоінформативним і його діагностична цінність у виявленні передракових станів, поліпів і раннього раку є надзвичайно низькою. Тільки комплексні ендоскопічні дослідження гарантують пацієнтові точну відповідь на питання, чи є передумови для розвитку раку, і на якій стадії знаходиться патологічний процес.
Пам’ятайте, що діагностика раку шлунку та товстої кишки у пацієнтів після 40 років має проводитися регулярно, незалежно від наявності скарг у пацієнта.
Протягом трьох діб перед колоноскопією хворим призначається безшлакова дієта, яка включає фільтрований бульйон, відварні нежирні м’ясо і рибу, відварне куряче філе, тверді сири, сухарі з білого хлібу, галетне печиво, каву, чай, освітлені (не червоні) соки, кисіль, негазовані напої.
Важливо. Не приймати активоване вугілля і препарати з вмістом заліза!
ВИКЛЮЧИТИ з раціону: овочі (в будь-якому вигляді), фрукти та ягоди (малина, смородина, виноград, ківі), зелень, гриби, квасолю, горох, чорний хліб, насіння, горіхи, газовані напої, молоко, м’ясо і рибу в соусі, копчену ковбасу.
В день перед колоноскопією з наведеного переліку страв пацієнт може приймати лише рідкі страви до 15.00. Далі, ввечері перед проведенням медичної процедури, з 18.00 до 20.00 протягом двох годин прийняти 1 літр охолодженого приготованого розчину для очистки товстої кишки (МОВІПРЕП), по 1 стакану кожні 15-30 хвилин. Кожний стакан приготованого розчину запиваючи стаканом прозорої рідини (фільтрований бульйон, освітлений сік, негазована вода або чай без молока) у загальній кількості не менше 1 літру.
В останній (о 20.00) стакан прозорої рідини додають 30 мл рідкої емульсії симетикону (Еспумізан, Колікід).
Весь час прийому препарату хворі виконують нескладні гімнастичні вправи (ходьба, біг, присідання, нахили, повороти тулуба).
Вранці, за 6 годин до проведення процедури, протягом двох годин повторюють вище наведений алгоритм прийому препарату (1 л розчину для очистки, запиваючи кожний стакан розчину стаканом прозорої рідини.
В останній стакан прозорої рідини додати 30 мл (2 стол. ложки) рідкої емульсії симетикону. Пити на фоні нескладних фізичних вправ. Закінчити прийом за 4 години до обстеження.
Чим чистіше буде кишка, тим швидше, комфортніше і, головне, ефективніше з діагностичної точки зору, пройде дослідження.
 Хто хоч раз стикався з такою процедурою, як колоноскопія, знає: головна складність не в самій процедурі, а в підготовці до неї. Ще б пак — випити 4 літри сольового розчину, щоб очистити кишківник!
Хто хоч раз стикався з такою процедурою, як колоноскопія, знає: головна складність не в самій процедурі, а в підготовці до неї. Ще б пак — випити 4 літри сольового розчину, щоб очистити кишківник!
Таке частування і дієта — те, що прописують лікарі всім пацієнтам, спрямованих на обстеження кишківника.
Але наука не стоїть на місці, і зараз з’явився новий засіб, що дозволяє зробити підготовку до колоноскопії набагато комфортнішою.
Головне в підготовці очистити товсту кишку від калових мас. Чистота стінок кишки впливає на якість і точність одержаних у результаті обстеження даних, а отже, і на правильність призначеного лікування. Тому важливо підготувати кишківник якомога краще. З новим препаратом Фліт Фосфорна-Сода зробити це стало набагато простіше.
Фліт Фосфо-Сода — це перший в Україні гіперосмолярний розчин, призначений для підготовки кишківника до колоноскопії і хірургічних втручань. У нього багато переваг, але з точки зору комфорту для пацієнта, головне з них — менший об’єм рідини, яку потрібно випити. Замість звичних 4 літрів доведеться випити рівно в 2 рази менше: 400 мл (2 склянки) імбирно-лимонного розчину і ще 1,6 літра (6 склянок) звичайної води. Якщо врахувати, що препарат приймається в два прийоми (у відповідності зі схемою підготовки), перевага стає очевидною.
Досвід показує, що у тих пацієнтів, які готувалися до колоноскопії за допомогою препарату Фліт Фосфо-Сода, кількість повторних процедур знизилося в 3 рази у порівнянні з тими, хто готувався традиційними методами. Колоноскопія проходить з відмінною візуалізацією, а отже, дані дослідження максимально точні.
Препарат добре переноситься — це відзначають усі лікарі, які його призначали. Найголовніше — дотримуватися дієти і слідувати інструкції із застосування, яка додається до кожної упаковки.
Найпоширеніша злоякісна пухлина органів травлення – рак шлунку. В структурі онкологічної захворюваності та смертності в світі рак шлунку займає друге місце після раку легенів. І не дивно – адже існує безліч факторів ризику, які при несприятливому збігу обставин можуть спровокувати це важке захворювання.
Рак шлунку: фактори ризику
Це і несприятлива спадковість, і особливості харчування (захоплення копченою, гострою, солоною і консервованою їжею), і вплив бактерії Helicobacter pylori (основної причини гастритів і виразки шлунку і дванадцятипалої кишки), і куріння.
Рак товстої кишки: причини
Неправильне харчування – нестача рослинної клітковини, вживання рафінованих продуктів, а також надмірна любов до ковбасних виробів і м’яса – вважається також основною причиною іншого онкологічного захворювання – раку товстої кишки. Як правило, ця хвороба розвивається на тлі запалення кишечника (коліту) або з поліпів — виростів слизової оболонки кишкової стінки. Ризик пухлини товстої кишки помітно збільшується з віком.
Профілактика раку органів травлення
Також, як і у випадку будь-якого іншого онкологічного захворювання, рак кишечника і рак шлунку легше попередити, ніж лікувати. Зробити це нескладно: треба лише «прислухатися» до свого організму, стежити за стільцем, включати в раціон більше овочів і фруктів. При будь-яких проблемах з травленням потрібно обов’язково відвідувати лікаря-гастроентеролога.
Рання діагностика пухлин органів травлення
Якщо ви страждаєте хронічними хворобами шлунку (атрофічний гастрит, виразка, поліпи) слід щорічно проходити гастроскопію – це дозволить вчасно виявити злоякісну пухлину і провести своєчасне лікування. Що стосується раку товстої кишки, то одним з простих, але дуже інформативних методів діагностики є аналіз калу на приховану кров. Цей аналіз дозволяє виявити пухлину навіть при відсутності будь-яких скарг. За потреби поглибленої діагностики призначається ендоскопічне (колоноскопія або ректороманоскопія) або рентгенологічне (іригоскопія) дослідження кишечника. У разі виявлення «підозрілих» елементів береться біопсія – маленький шматочок слизової оболонки, який відправляють у лабораторію для докладного дослідження під мікроскопом.
Проблеми з кишківником – дуже делікатна тема, широко обговорювати яку не прийнято. Саме тому багато людей, яких турбує підвищене газоутворення і здуття живота, проноси або, навпаки, запори, воліють терпіти до останнього, не звертаючись до лікаря. У кращому випадку, така людина намагається вилікуватися за допомогою йогуртів або інших кисломолочних продуктів.
Кисломолочні продукти – річ звичайно корисна, але годиться тільки для профілактики кишкових проблем. Наосліп впоратися з хворобою не можна. Для того, щоб встановити причину захворювання і вибрати правильне лікування необхідна консультація спеціаліста — гастроентеролога. Лікар поговорить з вами, пропальпує (обмацає) ваш живіт і направить на додаткові дослідження – аналізи крові і калу, колоноскопію, ірігоскопії (рентгенівське дослідження кишечнику з барієм) і т. д.
Якщо всі результати дослідження в нормі, але кишківник як і раніше вас турбує (болі навколо пупка або внизу живота після їжі, «ранкові» проноси після їжі, здуття живота і т. д.), найімовірніше проблеми пов’язані з особливостями вашої психіки і «неправильною» реакцією організму на стрес — так званий синдром роздратованого кишківника. У цьому випадку реальну допомогу вам може надати психолог.
У цей же час, в разі виявлення таких захворювань кишківника як гострий або хронічний коліт (запалення слизової оболонки товстої кишки), дивертикульоз або дивертикуліт (формування невеликих мішкоподібних випинань в стінці кишки і їх запалення) необхідний зовсім інший підхід. Лікування цих захворювань необхідно починати якомога раніше, оскільки всі вони чреваті різними ускладненнями, наприклад, кишковою непрохідністю. При розвитку ускладнень, на жаль, допомоги гастроентеролога може виявитися недостатньо, і потрібно хірургічне втручання.
